
Das Crisis Response Center (CRC) in Tucson, Arizona, ist eine rund um die Uhr geöffnete Ambulanz für psychische und psychiatrische Notfälle. Das CRC liegt auf dem South Campus des Banner – University Medical Center und wurde 2011 mit Geldern aus dem Rentenfonds von Pima County eingerichtet, um Patienten mit Verhaltensstörungen eine Alternative zum Gefängnis und normalen Notaufnahmen bieten zu können.
„Nur allzu oft müssen Menschen in psychischen Krisensituationen stundenlang in Notaufnahmen warten oder werden sogar festgenommen und ins Gefängnis gebracht. In beiden Fällen erhalten sie nicht die Versorgung, die sie benötigen“, erläutert Dr. Margaret (Margie) Balfour, Chief of Clinical Innovation & Quality bei Connections Health Solutions. „Das CRC wurde eingerichtet, um für diese Patientengruppe eine bessere Lösung anbieten zu können.“
Aufgrund von Problemen im Qualitäts- und Sicherheitsbereich wurde Connections Health Solutions im April 2014 beauftragt, die Leitung des CRC zu übernehmen. Connections verfügte bereits über langjährige Erfahrungen mit dem Betrieb eines solchen Notfallzentrums in Phoenix und strukturierte die Prozesse für die Evaluation, Aufnahme und Behandlung von Patienten mit Lean Six Sigma-Methoden neu. Mit der Minitab Statistical Software konnte das Team von Connections seinen Erfolg messen. Hierzu gehörten erhebliche Verbesserungen beim Zeitmanagement, der Qualität der Versorgung und der allgemeinen Patientenzufriedenheit.
Die Herausforderung
Als Connections das CRC übernahm, war das stark frequentierte Zentrum wiederholt Gegenstand von Beschwerden und Untersuchungen des Bundesstaats Arizona. Dr. Balfour und ihr Team ermittelten schnell eine Vielzahl von akuten Problemen bei Durchsatz, Wartezeiten der Patienten und Sicherheit.
Das CRC versorgt pro Jahr etwa 11.000 Erwachsene und 2.200 Kinder. Die Patienten kommen zu 45 % selbst in das Zentrum, 45 % werden von der Polizei dorthin gebracht und 10 % von externen Notfallambulanzen überwiesen. Um festzustellen, ob ein neuer Patient die medizinischen Voraussetzungen erfüllt, um für 23 Stunden zur Beobachtung aufgenommen zu werden, müssen verschiedene Faktoren betrachtet werden, u. a. ob der Patient eine Gefahr für sich selbst oder andere darstellt, akut psychotisch oder verstört ist, unter Alkohol- oder Drogeneinfluss steht oder gerade einen Entzug durchläuft.
„Für viele Patienten in einer Notaufnahme gibt es keine psychiatrische Versorgung, die Mitarbeiter dort können ihn entweder wieder entlassen oder stationär im Krankenhaus aufnehmen“, beschreibt sie die Situation. „Unsere Philosophie ist, dass die meisten dieser Menschen keine stationäre psychiatrische Behandlung benötigen. Wenn wir während der 23-stündigen Beobachtung früh mit der Behandlung beginnen können und klar auf eine Stabilisierung und die Planung der Entlassung hinarbeiten, können die meisten wieder nach Hause gehen. Unsere Daten zeigen, dass 60 bis 70 % das Zentrum am nächsten Tag verlassen können und nicht in ein Krankenhaus überwiesen werden müssen.“
Die Lösung
Die Projektverantwortlichen setzten sich in Versammlungen, durch das so genannte Rounding (eine Methode, bestimmten Interessenvertretern wesentliche Fragen zu stellen, um umsetzbare Informationen zu erhalten) und durch eigene Mitarbeit im Klinikalltag mit den Führungskräften, Mitarbeitern vor Ort und Patienten auseinander. Sie waren sich einig, dass die Aufnahme und Ersteinschätzung (Triage) für Erwachsene die oberste Priorität haben sollte.
Die Projektverantwortlichen, das Management und die Mitarbeiter vor Ort (einschließlich so genannter Peer Supports, die in der Vergangenheit selbst Patienten des CRC waren) bildeten den grundlegenden Triage-Prozess ab, führten durch einen Vergleich des aktuellen Prozesses und dem Idealzustand eine Gap-Analyse durch und entwickelten neue Richtlinien und Verfahren für die klinische Beurteilung, den Ablauf für die Patienten und die Nutzung der Räume.
Auf dem Weg zum gewünschten Idealzustand war der erste Schritt die Betrachtung der Erstaufnahme. In der Vergangenheit wurden die Patienten zweimal untersucht, einmal von einem Spezialisten für Verhaltensstörungen und einmal von einem Krisenspezialisten. Jetzt sollte eine optimierte Einschätzung durch einen Krisenspezialisten erfolgen, der auch die Kategorisierung in Patienten mit niedrigem, mittlerem oder hohem Risiko vornahm. Patienten mit hohem Risiko wurden sofort zur Beobachtung aufgenommen, während Patienten mit niedrigem oder mittlerem Risiko zurück in den Wartebereich gebracht wurden. Dort wurden sie je nach Bedarf von einem Spezialisten für Verhaltensstörungen oder einem Krisenspezialisten übernommen. So musste ein Spezialist für Verhaltensstörungen nicht an der Erstbeurteilung teilnehmen und konnte früher in den Prozess eingebunden werden. Er überwachte nun den Wartebereich und den Gesundheitszustand der Patienten, um bei akuten medizinischen Problemen eingreifen zu können.
Die Ergebnisse
Drei Monate nach der Übernahme des CRC durch Connections konnte bereits eine deutliche Verringerung der Wartezeiten für Patienten festgestellt werden, das Sicherheitspersonal musste seltener hinzugerufen werden, und es gab weniger Verletzungen bei den Mitarbeitern. Außerdem verkürzte sich der Median der Gesamtaufenthaltsdauer in der Ambulanz um 225 Minuten und die Gesamtaufenthaltsdauer in der Beobachtungsstation um zwei Stunden, obwohl 232 Personen mehr pro Monat als Hochrisikopatienten eingestuft und dort aufgenommen wurden. Die Zeit, bis die zur Beobachtung aufgenommenen Patienten einem Arzt vorgestellt wurden, wurde um 6,6 Stunden verkürzt.
Einsatz von Minitab
Kathleen Tanner, Quality Manager bei Connections, analysierte mit der Minitab Statistical Software Daten, die vor und nach den Änderungen beim Triage-Verfahren erfasst wurden.
„Viele der gemessenen Metriken bezogen sich auf den Durchsatz, d. h. Daten zu Zeit und Reihenfolge“, erläutert sie. „Viele Diagramme bezogen sich ebenfalls auf Zeit. Wir maßen die Durchsatzzeiten von dem Moment, an dem die Patienten in der Einrichtung ankamen, bis sie zurück zu dem Platz kamen, an dem sie sich stabilisieren konnten. Genau diesen Zeitraum wollten wir optimieren, und wir waren dabei sehr erfolgreich.“
Die Verbesserungen wurden in zwei Phasen gemessen. In Phase I wurden von Juli bis September 2014 die meisten der oben beschriebenen Änderungen eingeführt. Doch auch nach Phase I gab es noch immer lange Wartezeiten bei der Einschätzung durch einen Spezialisten für Verhaltensstörungen. Daher wurde ab dem 1. Oktober 2014 eine zusätzliche 12-Stunden-Schicht für einen solchen Spezialisten eingeführt. Danach wurden in Phase II von Oktober bis Dezember 2014 noch einmal Daten erhoben.
Wie in Abbildung A darstellt, nahm die Gesamtaufenthaltsdauer im Zentrum nach Phase I ab, und die Verbesserung konnte während Phase II aufrechterhalten werden. Aufgrund der Steigerung bei der Aufenthaltsdauer auf der Beobachtungsstation – wo mehr Patienten vom Verhaltensspezialisten beurteilt werden mussten – waren die Änderungen bei der Personalbesetzung in Phase II erforderlich. Danach ist in Abbildung B eine Verringerung der Werte erkennbar.
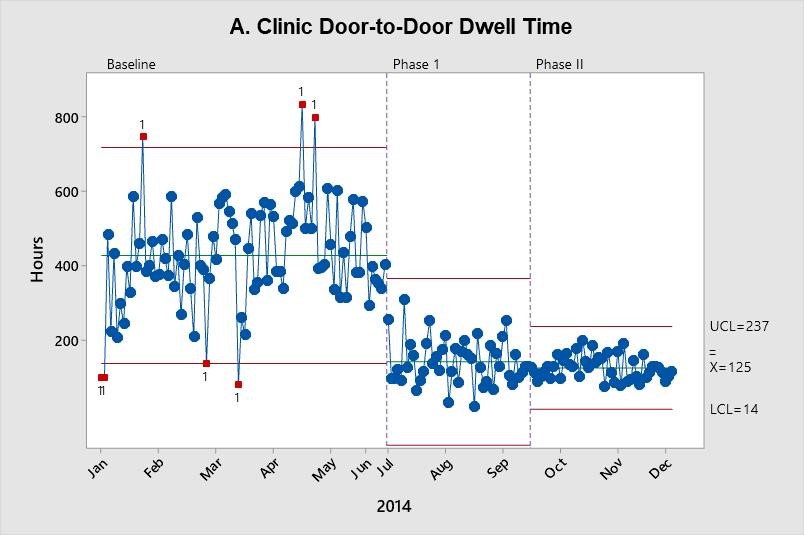
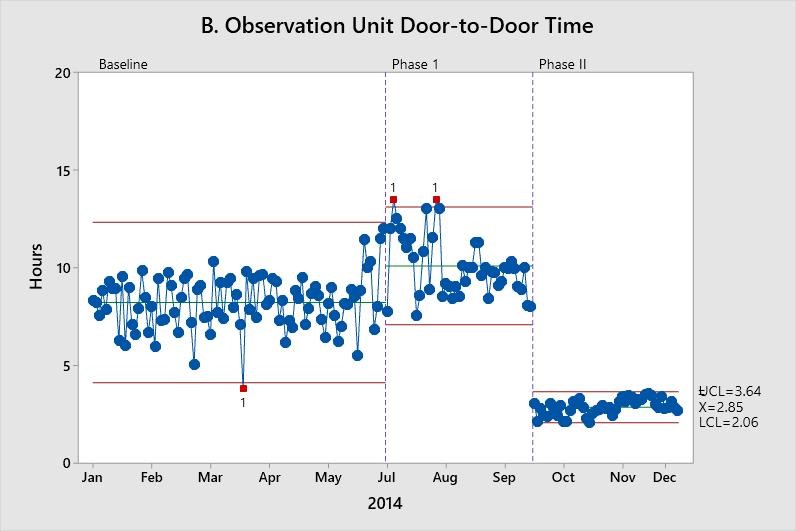
Diese X-quer-Karten zeigen die Verbesserung bei den Werten für den Durchsatz. Jeder Datenpunkt stellt den Mittelwert einer Zufallsstichprobe von bis zu 100 Werten dar. Die Mittellinie (X-quer) stellt den Prozessmittelwert dar. Die oberen Eingriffsgrenzen (OEG) und die unteren Eingriffsgrenzen (UEG) wurden bei drei Standardabweichungen über und unter dem Mittelwert festgelegt.
Kathleen Tanner betont, dass die Möglichkeit zum einfachen Berechnen der Grenzen eine große Hilfe war.
„Dies hat statistische Gründe, aber auch für die grafische Darstellung ist es sehr hilfreich zu sehen, dass nicht nur der Mittelwert und die ihn umgebenden Werte geringer sind, sondern dass auch die Grenzen enger werden“, erläuterte sie. „Diese Funktion gab es in Minitab schon immer und sie ist nach wie vor sehr eindrucksvoll.“
Diese Fallstudie basiert auf Interviews mit Margie Balfour und Kathleen Tanner sowie einer von ihnen erstellten Studie, die in The Joint Commission Journal on Quality and Patient Safety veröffentlicht wurde.
Balfour ME, Tanner K, Jurica JS, Llewellyn D, Williamson RG, Carson CA. Using Lean to Rapidly Transform a Behavioral Health Crisis Program: Impact on Throughput and Safety. Joint Commission Journal on Quality and Patient Safety. 2017;43(6):275-283.

Die Herausforderung
Beschwerden über das Crisis Response Center in Tucson, Arizona, führten zu einer Untersuchung durch den Bundesstaat Arizona und in der Folge zu Strafen, Sanktionen und der Auflage, die Sicherheit und Versorgung der Patienten zu verbessern.
Verwendete Produkte
Minitab® Statistical Software
Die Lösung
Die Projektverantwortlichen, das Management und die Mitarbeiter vor Ort ermittelten das Triage-Verfahren als höchste Priorität. Sie bildeten den vorhandenen Triage-Prozess ab, führten durch einen Vergleich des aktuellen Prozesses und dem Idealzustand eine Gap-Analyse durch und entwickelten neue Richtlinien und Verfahren für die klinische Beurteilung, den Ablauf für die Patienten und die Nutzung der Räume.
Die Ergebnisse
Eine deutliche Verringerung bei Wartezeiten für die Patienten, Eingriffen durch das Sicherheitspersonal bei Notfällen, Verletzungen der Mitarbeiter und Durchsatzzeiten. Der Median der Aufenthaltsdauer in der Ambulanz nahm um 225 Minuten ab, und der Median der Zeit, bis die zur Beobachtung aufgenommenen Patienten einem Arzt vorgestellt werden konnten, konnte um 6,6 Stunden reduziert werden.
Einsatz Von Minitab
Mit der Minitab Statistical Software wurden die vor und nach den Änderungen im Triage-Verfahren erhobenen Daten analysiert. Dabei wurde u. a. die Verbesserung bei den Durchsatzwerten mit einer X-quer-Karte dargestellt.



